Histórico da Página
...
Caso estes campos não sejam suficientes para a localização do contrato, pode-se utilizar a busca avançada:
Campo: | Descrição |
CPF | Código do CPF |
| Carteira | Código da carteira. |
| CCO | Código CCO |
| Controle Unimed | Código de controle Unimed do Brasil |
| Modalidade | Código modalidade |
Proposta | Código proposta |
Contrato | Código do termo de adesão |
Código | Código do beneficiário |
Nome do beneficiário | Descrição do nome do beneficiário |
| CNS | Código da CNS |
| Nome social | Nome social da pessoa |
| Contratante | Seleção do contratante por inscrição e nome. Também pode-se utilizar a pesquisa avançada na lupa |
| Contratante origem | Seleção do contratante origem por inscrição e nome. Também pode-se utilizar a pesquisa avançada na lupa |
| Prestador APS | Seleção do prestador de atenção primária à saúde, através do botão de pesquisa ao lado |
| Login Usuário (Realizou a inclusão do beneficiário) | Login do usuário no sistema que realizou o processo de inclusão do beneficiário |
| Código de funcionário | Código de funcionário |
| Data inclusão (inicial) | Data inclusão inicial |
| Data inclusão (final) | Data inclusão final |
| Exibe Pendentes | Indica que serão exibidos beneficiários que possuem situação aguardando atualização e digitado |
| Exibe Efetivados | Indica que serão exibidos beneficiários ativos (liberados) |
| Exibe Excluídos | Indica que serão exibidos beneficiários já excluídos |
03. RESULTADOS Âncora resultados resultados
| resultados | |
| resultados |
...
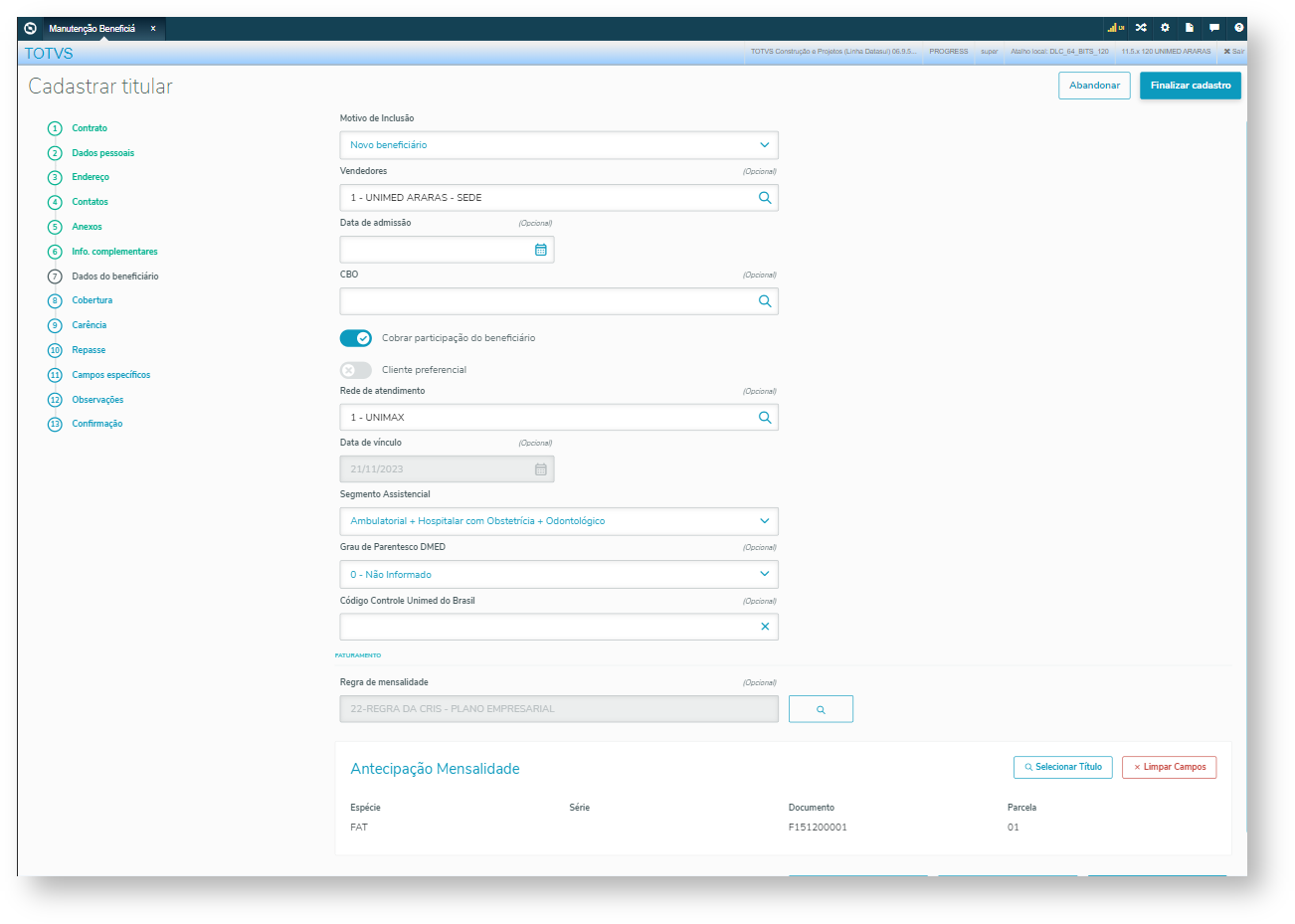
Guia Dados do beneficiário:
| Endereço | |
Campo: | Descrição: |
Motivo de inclusão | Este campo exibe as opções de inclusão do beneficiário conforme determinado pela ANS. As opções variam de acordo com um indicador baseado na identificação de um beneficiário anterior. O sistema considera um beneficiário anterior qualquer beneficiário relacionado à mesma pessoa física que o beneficiário manutenido. Caso o beneficiário esteja excluído, a data de exclusão não pode ultrapassar a quantidade de meses de vínculo, parametrizada no programa Parâmetros Venda de Planos/Manutenção de Cadastro. Quando não existe nenhum beneficiário anterior no plano. Opções de Motivo de Inclusão:
Quando existe beneficiário anterior no plano. Opções de Motivo de Inclusão:
Quando existe beneficiário anterior no plano com motivo de cancelamento diferente de 99 na ANS (Manutenção Associativa Motivo Cancelamento x ANS). Opções de Motivo de Inclusão:
|
| Vendedor | Informar o código do vendedor dentre os disponíveis na Representante Financeiro. |
| Data de admissão | Informar a data de admissão do beneficiário na sua empresa. Obrigatório quando alterado o Grau de Parentesco de tipo de dependente para tipo de titular. |
| CBO | Informar o código brasileiro de ocupação, disponível na Manutenção Cadastro CBO. |
| Cobrar participação do beneficiário | Informar se o sistema gerar cobrança de participação para o beneficiário. |
| Código do Funcionário | Informar o código do funcionário. Obrigatório quando alterado o Grau de Parentesco de tipo de dependente para tipo de titular. Este campo e sua obrigatoriedade citada anteriormente só serão consideradas caso esteja parametrizada na Proposta a máscara de código de funcionário. |
| Cliente preferencial | Indica se o beneficiário é formador de opinião. |
| Rede de atendimento | Informar a rede de atendimento relacionada ao tipo de plano. Obs.: Este campo apenas será considerado pelo sistema se o parâmetro "Utiliza Rede de Atendimento?" do programa "Manutenção Parâmetros Venda de Planos/Manutenção de Cadastros - VP0210O" estiver selecionado. Para mais informações referentes a esse processo, acessar Rede_de_Atendimento_HCG.ATTENDANCENETWORK. |
| Data de vínculo | Informar a data de inclusão do beneficiário na operadora. |
| Segmento Assistencial | Escolher um dos segmentos assistenciais padronizados pela ANS: IMPORTANTE: Durante a inclusão do beneficiário, poderá vir o Segmento Assistencial padrão setado, sendo ele o padrão do Plano ANS, ou caso não haja neste, o padrão setado no Tipo de Plano. Mesmo vindo com um valor padrão, ele poderá ser alterado. |
| Grau de Parentesco DMED | Escolher qual o grau de parentesco do beneficiário. Os códigos disponíveis estão cadastrados na Manutenção_Associativa_Tipo_Plano_x_Grau_Parentesco_PR0110N |
| Código Controle Unimed do Brasil | Informar o código de controle Unimed do Brasil |
| Regras de Mensalidade | Informar a Regra de Mensalidade. Quando já existir uma Regra ativa e ela for alterada, são solicitados os campos:
|
| Antecipação Mensalidade | |
Guia Seguro Assistencial
| Guia Seguro Assistencial | |
| Guia disponível somente para propostas de seguro assistencial. | |
| Campo | Descrição |
|---|---|
| Data de Inclusão no Plano | Data que o beneficiário será incluído no plano. |
| Motivo de Cancelamento | Motivo de Cancelamento do beneficiário. Para o titular aparecerão todos os motivos, para os dependentes, irão aparecer todos os motivos, menos os quais indicam óbito. |
| Data de Exclusão do Plano | Data que o beneficiário será inativado no plano. |
...
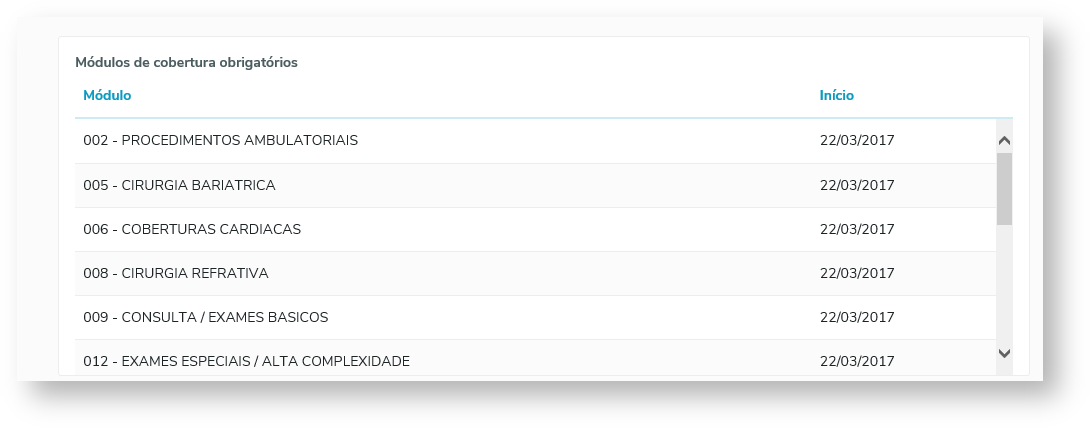
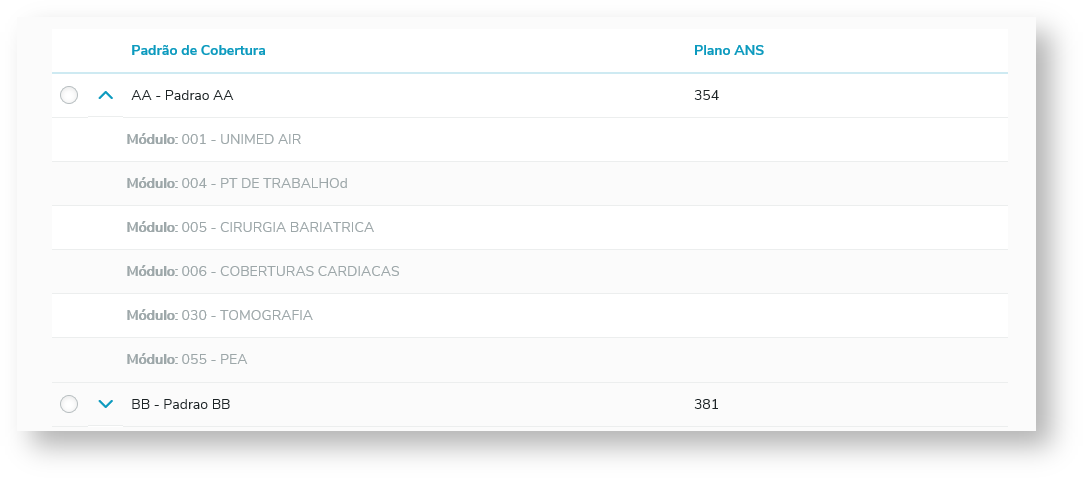
1) Coberturas São visualizados os módulos obrigatórios do beneficiário e disponibilizados os módulos opcionais que o contrato possui para seleção. 1.1) Módulos de Cobertura Obrigatórios: 1.2) Módulos de Cobertura Opcionais: Na coluna "Ações" estão disponibilizados os botões que permitem adicionar ou remover um módulo opcional para o beneficiário. Clicar e "+" para adicionar um módulo e "-" para remover um módulo. 1.3) Padrão de Cobertura: Caso o contrato aceite o padrão de cobertura, poderá ser selecionado qual o padrão que o beneficiário utilizará. Ao clicar na seta ao lado do código do padrão, serão exibidos os módulos que fazem parte do padrão de cobertura.
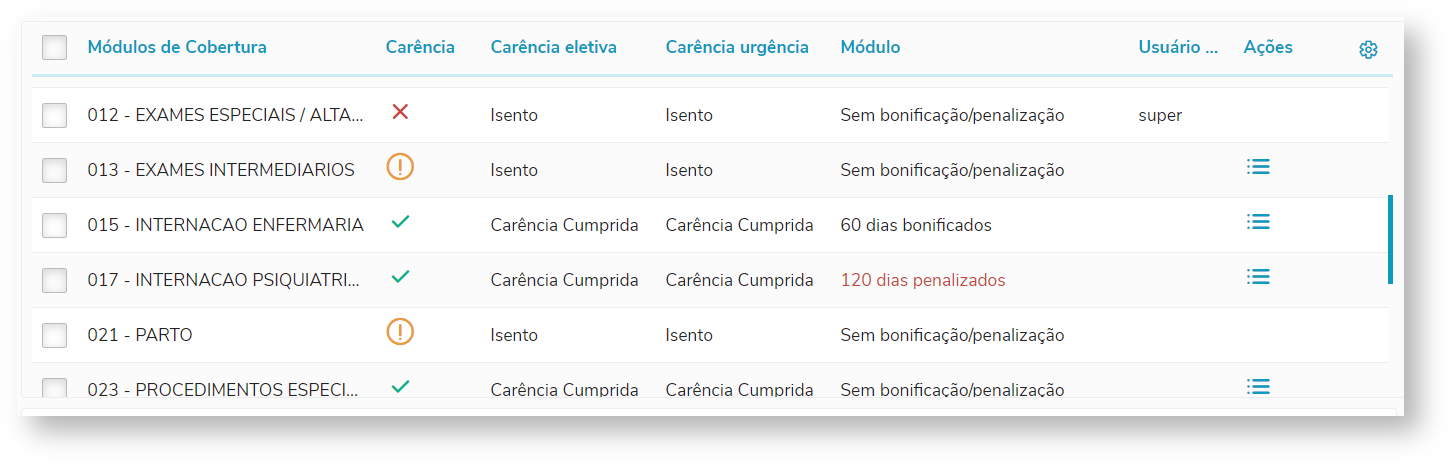
2) Carências Na tela "Carências" constam as informações de carência do beneficiário sobre cada módulo de cobertura. 2.1) Considerar Carência: Indica se o beneficiário possui ou não carência. 2.2) Dias de Carência: Neste campo é possível informar uma quantidade de dias de carência que será aplicada igualmente à todos os módulos do beneficiário. Caso o número informado seja positivo, será adicionado dias de carências, caso o valor informado seja negativo, a quantidade de dias será reduzida dos módulos. 2.3) Aproveitamento de Carências: Indica se deverá ser realizado o aproveitamento de carências cumpridas pelo beneficiário em outro plano. Ao ativá-lo, será exibido um campo adicional onde é possível informar a operadora origem do beneficiário, da qual estão sendo aproveitadas as carências. 2.4) Módulos de Cobertura: Apresenta os módulos de cobertura do beneficiário, indicando se possuem ou não carência, a quantidade de dias para atendimentos eletivos e de urgência, se há bonificação ou penalização e o usuário de atualização. Caso o módulo permita, podem ser configuradas carências por procedimento e/ou insumo, acessando através do botão correspondente da coluna "Ações": 2.5) Ajustar carência: Pode-se bonificar ou penalizar a carência de cada módulo. Esse processo pode ser realizado selecionando grupos de módulos pré-definidos, utilizando o parâmetro "Grupos de módulos que deseja ajustar" ou selecionando individualmente os módulos em "Módulos de Cobertura":
|
Guia Repasse:
Caso a modalidade do beneficiário permita Recebimento de Repasse (campo Beneficiário Outra Unidade) e o Tipo de Plano da Proposta tenha o valor 01-Repasse no campo Movimento Recebido, são apresentadas as informações referentes ao recebimento do beneficiário da Unidade origem:
...
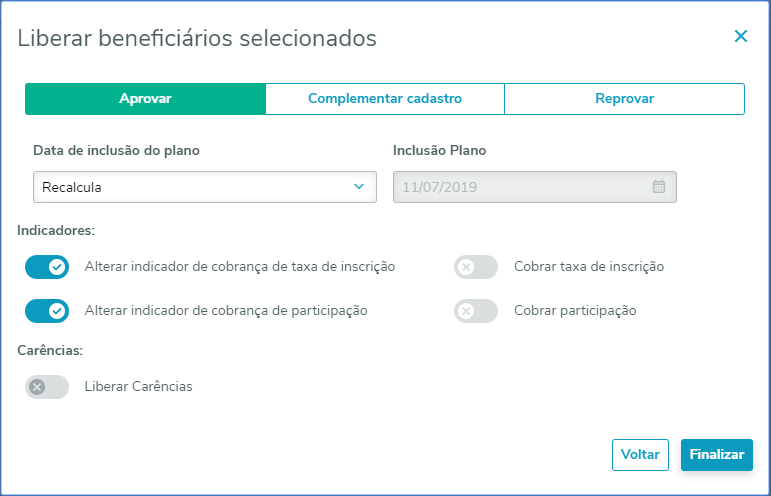
Aprovar: | Libera o beneficiário para ser faturado. Data de inclusão do plano:
Indicadores:
Carências:
| ||||||||||||||||
Complementar Cadastro: | Caso existam inconsistências no cadastro do beneficiário, utiliza-se a opção de complementar cadastro para solicitar a atualização cadastral. Escolhe-se o motivo de rejeição, dentre os disponíveis na Manutenção Motivos cancelamento - Genérico, e informa-se o que deve ser atualizado no registro do beneficiário. O registro ficará na situação aguardando a atualização (9) e depois deve passar pelo fluxo de liberação novamente. | ||||||||||||||||
Reprovar: | Utiliza-se esta opção, caso o beneficiário tenha que ser reprovado, ou seja, o beneficiário não deve possuir o plano (beneficiário excluído). Informa-se o código de cancelamento do cadastro, dentre os disponíveis na Manutenção Motivos cancelamento - Genérico. |
...
| Opção | Descrição | ||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
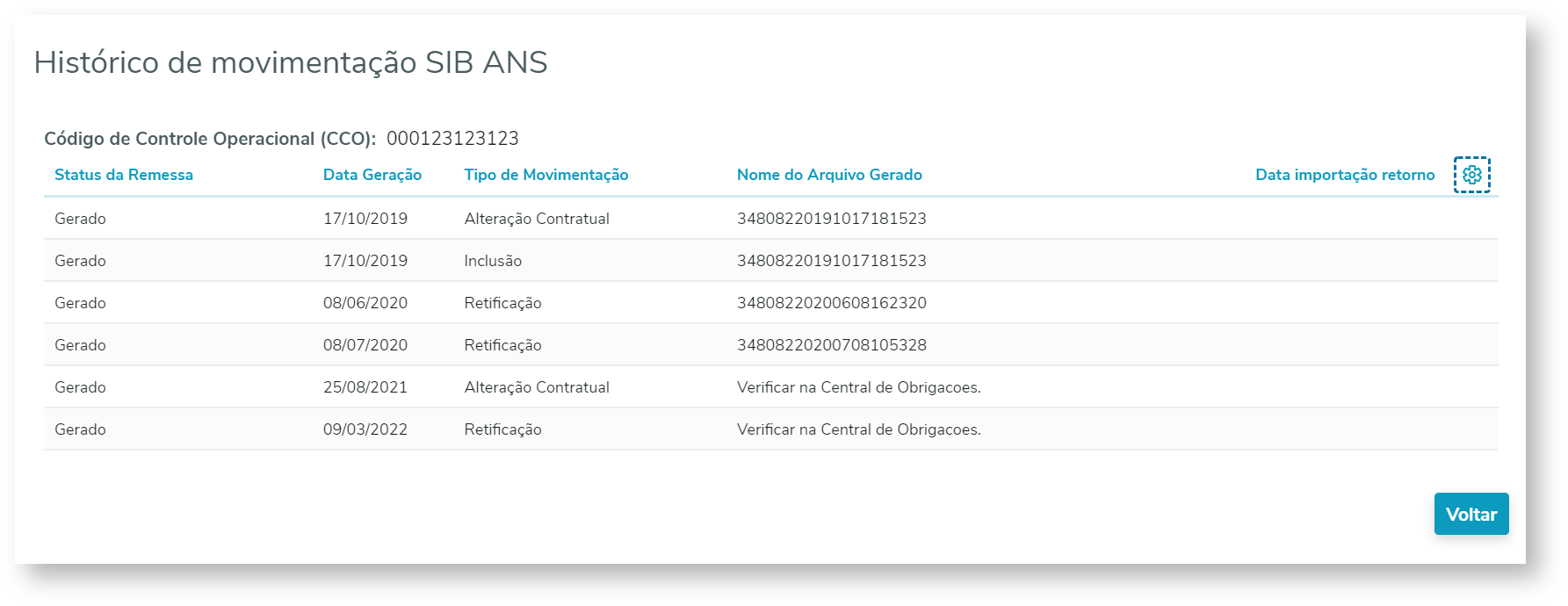
| Histórico do SIB | Na opção "Histórico do SIB" é apresentada uma tabela contendo as movimentações SIB para o beneficiário consultado:
| ||||||||||||||||||||||||||||||||
| Histórico de movimentações | A opção "Histórico de Movimentações" exibe uma tabela contendo o histórico das movimentações cadastrais realizadas no beneficiário consultado, além do botão "Exportar CSV", responsável por exportar as movimentações para um arquivo no formato .csv, e disponibilizá-lo na Central de Documentos. Nos eventos que contém alterações, será exibido uma aba responsável por detalhar as alterações anteriores:
| ||||||||||||||||||||||||||||||||
| Enviar Pré-Cadastro Unimed Brasil | Opção disponível quando usuário possuir a permissão de acesso ao menu hvp.beneficiaryRegister. Para utilização da integração, deve ser realizada a devida parametrização no programa Central de Integrações Saúde Planos (hgp.integrationsParams). Esta opção realiza a integração do beneficiário com o Pré-Cadastro da Unimed (CADBENEF), a fim do mesmo ter o atendimento liberado antes do envio periódico do PTU A1300. Somente serão enviados no Pré-Cadastro, beneficiários que estejam entre a situação 5 a 7, com data de exclusão em branco ou menor que a data atual e que a modalidade esteja configurada para envio. | ||||||||||||||||||||||||||||||||
| Consultar espelho da carteira/cartão | Simula o cálculo das carências para e a mensagem que aparece sobre o resultado (Carência cumprida, Em Carência, etc). Parâmetros para consulta:
|
Conteúdos Relacionados:
...